Robert-Koch Institut informiert weiterhin zum Corona-Virus - Aktuelles
Robert-Koch Institut informiert weiterhin zum Corona-Virus
RKI - Informationen vom Robert-Koch-Institut zum Corona-Virus (Stand 14.05.2020)
1. Übertragungswege
In der Allgemeinbevölkerung (gesellschaftlicher Umgang)
Der Hauptübertragungsweg in der Bevölkerung scheint die Tröpfcheninfektion zu sein. Aerogene und Kontakt-Übertragungen spielen vermutlich eine geringere Rolle.
Tröpfcheninfektion: Die hauptsächliche Übertragung erfolgt über Tröpfchen, die beim Husten und Niesen entstehen und beim Gegenüber über die Schleimhäute der Nase, des Mundes und ggf. des Auges aufgenommen werden (1, 2).
Aerosole (Tröpfchenkerne, kleiner als 5 Mikrometer): In einer Studie mit experimentell erzeugten und mit SARS-CoV-2-Viren angereicherten Aerosolen waren vermehrungsfähige Viren bis zu drei Stunden nachweisbar (3). Dabei handelte es sich jedoch um eine künstliche mechanische Aerosolproduktion, die sich grundlegend von hustenden/niesenden Patienten mit COVID-19 im normalen gesellschaftlichen Umgang unterscheidet.
In vier Studien wurden Coronavirus-RNA-haltige Aerosole in Luftproben der Ausatemluft von Patienten oder in der Raumluft in Patientenzimmern nachgewiesen (4-7). In drei Studien wurden SARS-CoV-2-Viren (5-7) und in einer Studie wurden (neben Influenza- und Rhinoviren) saisonale humane Coronaviren (Subtypen: NL63, OC43, 229E, HKU1) untersucht (4). In der letztgenannten Studie konnte auch gezeigt werden, dass die Ausbreitung von Coronavirus-RNA-haltigem Aerosol in die Raumluft durch chirurgische Masken, die die Probanden trugen, verhindert werden konnte. Vermehrungsfähige Viren in Aerosolen wurden in keiner der Studien untersucht. Studien haben zudem gezeigt, dass beim normalen Sprechen und in Abhängigkeit von der Lautstärke Aerosole freigesetzt werden können, die potentiell Viren übertragen könnten (8-12). Eine (nicht-systematische) Übersichtsarbeit hat anschaulich dargestellt, wie sich von Menschen abgegebene Partikel (Erreger-unspezifisch) in Räumen verteilen und zu aerogenen Übertragungen führen können (13). Weitere Studien schlussfolgerten, dass Singen in der Gruppe zu Übertragungen geführt haben könnte, was sowohl auf Tröpfchen- als auch aerogene Übertragung schließen lässt (14-16).
Auch wenn eine abschließende Bewertung zum jetzigen Zeitpunkt schwierig ist, weisen die bisherigen Untersuchungen insgesamt darauf hin, dass SARS-CoV-2-Viren über Aerosole auch im gesellschaftlichen Umgang übertragen werden können.
Kontaktübertragung: Eine Übertragung durch kontaminierte Oberflächen ist insbesondere in der unmittelbaren Umgebung des Infizierten nicht auszuschließen (17), da vermehrungsfähige SARS-CoV-2-Viren unter bestimmten Umständen in der Umwelt nachgewiesen werden können (3) (siehe Punkt „Tenazität“). Bei COVID-19-Patienten wurden vereinzelt auch PCR-positive Stuhlproben (18-20) identifiziert. Für eine Ansteckung über Stuhl müssen Viren jedoch vermehrungsfähig sein. Dies konnte bisher zwar in einer Studie gezeigt werden, aber auch da gelang der Nachweis eher selten (21).
Konjunktiven als Eintrittspforte: In drei (von 63 untersuchten) Patienten mit COVID-19-Pneumonie waren Konjunktivalproben PCR-positiv (22). Dies ist jedoch kein Beleg, dass Konjunktiven als Eintrittspforte fungieren können.
Vertikale Übertragung von der (infizierten) Mutter auf ihr Kind (vor und während der Geburt sowie über die Muttermilch): Es gibt nur wenige Studien, die diese Fragestellung untersucht haben (19, 23-30). Basierend auf den bisher vorliegenden wenigen Untersuchungen und Fallberichten aus China zu Immunreaktionen bei Neugeborenen (erhöhte Werte der IgM-Antikörper, die i. d. R. nicht transplazentar übertragbar sind) kann eine Übertragung im Mutterleib nicht ausgeschlossen werden (28-30). In den meisten Fällen zeigen die Kinder SARS-CoV-2-positiver Mütter nach der Geburt keine Krankheitszeichen (28). Bislang sind nur einzelne Fälle von Erkrankungen bei Neugeborenen beschrieben, die möglicherweise Folge einer Infektion im Mutterleib sind (30). Eine Übertragung auf das neugeborene Kind ist über den engen Kontakt und eine Tröpfcheninfektion möglich. Bisher gibt es keine Nachweise von SARS-CoV-2 in der Muttermilch. Die Datenlage ist derzeit aber noch nicht ausreichend, um diese und andere Fragen zu COVID-19 in der Schwangerschaft sicher zu beantworten.
Medizinischer Sektor
Im medizinischen Sektor sind alle potentiellen Übertragungswege von Bedeutung und müssen durch entsprechende Maßnahmen verhindert werden. Ein Hochrisikosetting sind Aerosol-produzierende Vorgänge, wie z. B. Intubation, Bronchoskopie oder zahnärztliche Prozeduren, bei denen eine Übertragung mittels Aerosol auf ärztliches/pflegerisches Personal möglich ist. Zur Verhinderung der Übertragung werden bei diesen Tätigkeiten spezielle Atemschutzmasken durch die betroffenen Berufsgruppen getragen.
Abbildung 1: Auftreten der häufigsten Symptome bei COVID-19-Fällen in Europa.
Mit Ausnahme der Angaben zu den Beeinträchtigungen des Geruchs- und/oder Geschmackssinns stammen die hier berichteten Prozentsätze zu den COVID-19-assoziierten Symptomen vom Europäischen Surveillance System (TESSy). Bis zum 21.04.2020 wurden 389.850 laborbestätigte Fälle via TESSy gemeldet. Informationen zu Symptomen lagen für 100.233 Fälle aus 12 Ländern vor; Die Mehrheit (94 %) dieser Fälle wurde von Deutschland gemeldet.
+ Die Angaben zu den Beeinträchtigungen des Geruchs-Geschmackssinns stammen aus verschiedenen europäischen Studien (11, 28-31); die in den Studien berichteten Prozentsätze zu Geschmackssinn- und Geruchssinnstörungen sind zusammengefasst und für die Größe der untersuchten Stichproben gewichtet; die Spannweite aus den angegebenen Studien beträgt 27–85,6 %.
++ Angaben zu Schmerzen wurden nicht näher definiert.
Durch die in Deutschland ansteigenden Fallzahlen wird auch die Datenlage zu demografischen Angaben und auftretenden Symptomen stabiler:
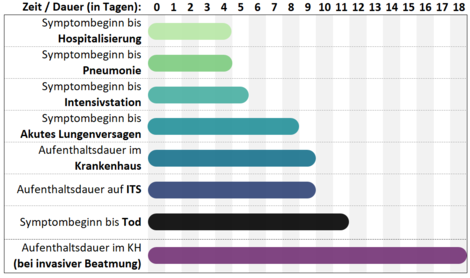
Tabelle 2: Demografische Daten und Symptome/Manifestationen COVID-19-Erkrankter in Deutschland (Stand 14.05.2020)
| Überblick zu Daten aus Deutschland | |
|---|---|
| Demografie | |
| Geschlechterverhältnis | 48 % männlich |
| Altersmedian | 50 Jahre |
| Altersverteilung | < 10 Jahre: 1,9 % 10-19 Jahre: 4,3 % 20-49 Jahre: 43 % 50-69 Jahre: 32 % 70-89 Jahre: 16 % ≥ 90 Jahre: 2,9 % |
| Häufig genannte Symptome/Manifestationen | |
| Husten | 50 % |
| Fieber | 41 % |
| Schnupfen | 21 % |
| Pneumonie | 2,9 % |
| Weitere Symptome: Halsschmerzen, Atemnot, Kopf- und Gliederschmerzen, Appetitlosigkeit, Gewichtsverlust, Übelkeit, Bauchschmerzen, Erbrechen, Durchfall, Konjunktivitis, Hautausschlag, Lymphknotenschwellung, Apathie, Somnolenz. | |
Nicht selten leiden COVID-19-Patienten unter Co-Infektionen: Bei 5–40 % der Patienten kam es zu Co-Infektionen (36-42). Häufig nachgewiesene Erreger bei Co-Infektionen waren Mycoplasma pneumoniae, Candida albicans und Aspergillus spp. Zudem wurden in einigen Fällen Superinfektionen mit multiresistenten Bakterien (z. B. Klebsiella pneumoniae und Acinetobacter baumannii) festgestellt. Co-Infektionen waren in einer Studie mit einem schwereren Verlauf assoziiert (40).